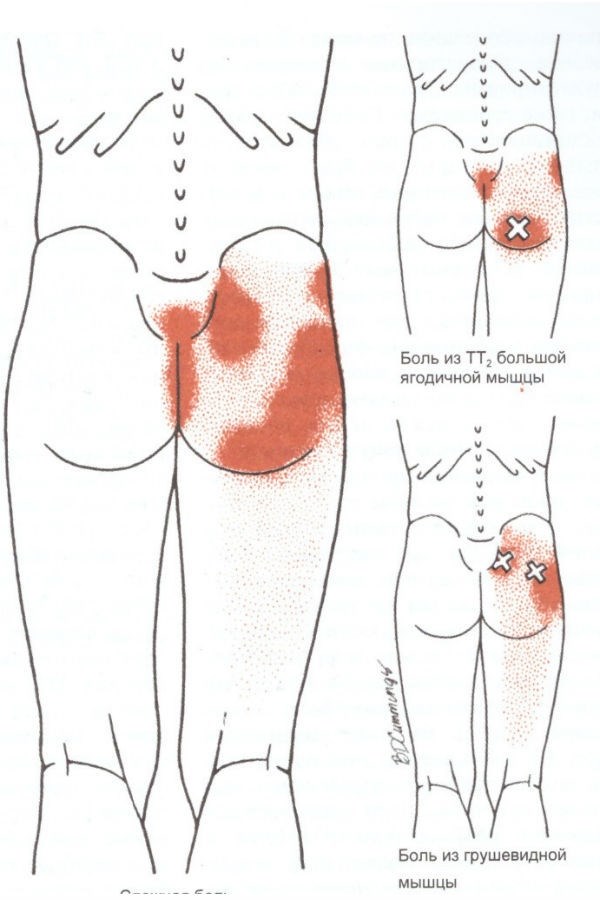
Боль в ягодице — это распространенное заболевание, которое может ограничивать ежедневную активность и вызывать серьезное дискомфорт. В результате, многие люди обращаются за медицинской помощью и получают больничный лист, чтобы справиться с этим недугом. В статье рассмотрим основные причины боли в ягодице и возможные методы лечения и профилактики данного заболевания.
Причины боли в ягодице
Боль в ягодице может быть вызвана различными причинами, связанными с травмами, воспалением или нервными сдавлениями.
1. Травмы и перенапряжения:
- Ушиб или контузия ягодицы, вызванные падением или ударом.
- Растяжение мышц ягодицы, возникающее при интенсивных физических нагрузках.
2. Воспаление и инфекции:
- Остеомиелит — воспаление костей, которое может поражать и ягодичную кость.
- Бурсит — воспаление слизистого мешка, находящегося между сухожильными структурами и костью.
- Острое воспаление сустава тазобедренного сочленения.
3. Сдавление нервных структур:
- Сдавление седалищного нерва (или его веток) может привести к радикулопатии или ишиасу.
- При сдавлении крестцово-поясничного сплетения может возникнуть лумбаго, который может давать боль в ягодице.
Цитата: «Боль в ягодице может быть результатом различных причин, и важно найти источник боли, чтобы определить правильное лечение.»
| Травмы и перенапряжение | Воспаление и инфекции | Сдавление нервных структур |
|---|---|---|
| Ушиб или контузия Растяжение мышц |
Остеомиелит Бурсит Воспаление сустава тазобедренного сочленения |
Сдавление седалищного нерва Сдавление крестцово-поясничного сплетения |
Стресс и физическая нагрузка
Влияние стресса на организм
Стресс может вызвать ответные реакции организма, такие как повышение уровня гормонов стресса, увеличение частоты сердечных сокращений, повышение артериального давления и снижение иммунитета. Это может привести к различным проблемам со здоровьем, таким как головные боли, нарушения сна, ухудшение пищеварения и даже сердечно-сосудистые заболевания.
Физическая нагрузка как способ борьбы со стрессом
Физическая нагрузка может быть отличным способом справиться со стрессом. Упражнения помогают улучшить настроение, снизить уровень стресса и тревоги. Физическая активность стимулирует выработку эндорфинов — гормонов счастья, которые способствуют улучшению настроения и общему самочувствию.
Рекомендации по управлению стрессом и физической нагрузке
Для борьбы со стрессом и поддержания физического и эмоционального здоровья, рекомендуется:
- Заниматься регулярными физическими упражнениями, такими как ходьба, бег, йога или плавание.
- Соблюдать режим работы и отдыха, достаточно спать и правильно питаться.
- Избегать ситуаций, которые вызывают стресс и избыточную физическую нагрузку.
- Находить время для релаксации и увлечений, которые приносят удовольствие.
Выбор физической активности
Каждый человек может выбрать подходящий вид физической активности в зависимости от своих предпочтений и физической подготовки. Йога и пилатес подходят для улучшения гибкости и снятия напряжения, бег и плавание — для улучшения кардиоваскулярной системы, а силовые тренировки — для повышения мышечной силы.
| Вид активности | Преимущества |
|---|---|
| Ходьба | Улучшение кровообращения, снижение стресса |
| Бег | Укрепление сердечно-сосудистой системы, сжигание калорий |
| Йога | Улучшение гибкости, снятие напряжения |
Стресс и физическая нагрузка тесно связаны между собой. Физическая активность является одним из способов борьбы со стрессом, улучшения настроения и общего самочувствия. Выберите для себя подходящий вид активности и не забывайте о здоровом образе жизни.
Травмы и переломы: все, что нужно знать
В данной статье мы рассмотрим основные виды травм и переломов, их симптомы, лечение и способы предотвращения.
Основные виды травм и переломов
Травмы и переломы могут быть различными по своей природе и месту возникновения. Вот некоторые из них:
- Повреждения костей (переломы)
- Травмы суставов и связок
- Травмы мышц и сухожилий
- Травмы головы и шеи
- Травмы позвоночника
- Травмы органов внутренней полости
Симптомы травм и переломов
Симптомы травм и переломов могут быть разнообразными и зависят от их типа и места возникновения. Однако, есть некоторые общие признаки, на которые стоит обратить внимание:
- Острая боль
- Отек (покраснение и опухоль)
- Ограничение движения
- Кровотечение
- Отекли забинтовать рану и заплатить пластырем
- Боль при попытке нагрузить поврежденный участок
- Ушибы и ссадины
Лечение травм и переломов
Лечение травм и переломов может быть различным в зависимости от их сложности и тяжести. Вот некоторые общие подходы к лечению:
- Покой и незагружение поврежденного участка
- Нанесение холода на поврежденную зону для снятия боли и отека
- Использование бандажей, гипсовых шин или лейкопластыря для фиксации и поддержки поврежденного участка
- Соблюдение режима рекомендуемых врачом
- Принятие противовоспалительных лекарств
Профилактика и предотвращение травм и переломов
Следующие меры могут помочь предотвратить травмы и переломы:
- Носите защитное снаряжение во время занятий спортом или занятий, связанных с риском получения травм
- Поддерживайте хорошую физическую форму и силу мышц для предотвращения травм
- Избегайте опасных действий или ситуаций, которые могут привести к травме
- Правильно разогревайтесь и растягивайтесь перед физической активностью
- Следуйте инструкциям и правилам безопасности на рабочем месте или при занятиях спортом
В случае возникновения травмы или перелома важно немедленно обратиться к врачу для получения квалифицированной помощи. Лечение должно быть назначено индивидуально в зависимости от типа и сложности повреждения. Помните, что профилактика травм и переломов играет важную роль в сохранении вашего здоровья и активного образа жизни.
Воспалительные процессы: симптомы и лечение
Воспалительные процессы в организме могут возникать по разным причинам и поражать различные органы и ткани. Они могут быть вызваны инфекцией, травмой, переохлаждением, аллергией и другими факторами. Важно своевременно распознать симптомы воспаления и принять меры для его лечения.
Симптомы воспалительных процессов
Воспаление может проявляться различными симптомами, в зависимости от затронутого органа или ткани. Некоторые общие признаки воспаления включают:
- боль и дискомфорт в затронутой области;
- покраснение и отек;
- повышение температуры тела;
- головная боль и слабость;
- нарушение функций органов и систем;
- появление выделений или сыпи.
Если у вас появились подобные симптомы, обратитесь за медицинской помощью. Врач сможет определить причину воспаления и назначить соответствующее лечение.
Лечение воспалительных процессов
Лечение воспалительных процессов зависит от их причины и характера. Врач может назначить различные методы и препараты для борьбы с воспалением, включая:
- Антибиотики для лечения воспалений, вызванных бактериальной инфекцией.
- Противовоспалительные препараты для снятия боли и уменьшения воспаления.
- Физиотерапия, включающая лазерное лечение, ультразвуковую терапию и другие методы.
- Иммунотерапия для укрепления иммунной системы и предотвращения повторных воспалений.
- Хирургическое вмешательство в случае необходимости удаления инфицированной ткани или коррекции причины воспаления.
Важно следовать назначениям врача, принимать препараты в указанные сроки и придерживаться рекомендаций по уходу за затронутой областью. При возникновении сомнений или ухудшении состояния обязательно проконсультируйтесь с врачом.
Остеохондроз — причины, симптомы, лечение
Основные причины возникновения остеохондроза:
- Нарушение обменных процессов в тканях позвоночника
- Наследственная предрасположенность
- Неправильное положение и движение позвоночника
- Ожирение и сидячий образ жизни
- Травмы и перегрузки позвоночника
Симптомы остеохондроза могут быть разнообразными и зависят от уровня поражения позвоночника:
- Боли в спине, шее или пояснице, усиливающиеся при движении и физической нагрузке
- Ощущение онемения или покалывания в конечностях
- Ограничение подвижности позвоночника
- Головокружение и нарушение координации движений
Для диагностики остеохондроза необходимо обратиться к врачу-неврологу или ортопеду. Он проведет осмотр, назначит необходимые исследования и поставит диагноз. Лечение остеохондроза включает комплекс мероприятий:
- Медикаментозная терапия — применение противовоспалительных и противоальгических препаратов
- Физиотерапия — применение ультразвука, лазерной терапии, магнитотерапии и других методов
- Массаж и лечебная гимнастика — укрепление мышц спины и улучшение подвижности позвоночника
- Ношение корсета или ортопедического пояса
В случае продолжительного и тяжелого течения остеохондроза может потребоваться хирургическое вмешательство. Поэтому важно вовремя обратиться к врачу и начать лечение уже на ранней стадии заболевания.
| Факт | Описание |
|---|---|
| Распространенность | Остеохондроз встречается у 80% населения после 30 лет |
| Предрасположенность | Наследственность является одной из причин развития остеохондроза |
| Физическая активность | Регулярные физические упражнения помогают предотвратить развитие остеохондроза |
Остеохондроз — серьезное заболевание позвоночника, которое требует комплексного лечения. Важно обратиться к врачу при первых признаках заболевания и следовать его рекомендациям для достижения наилучшего результата.
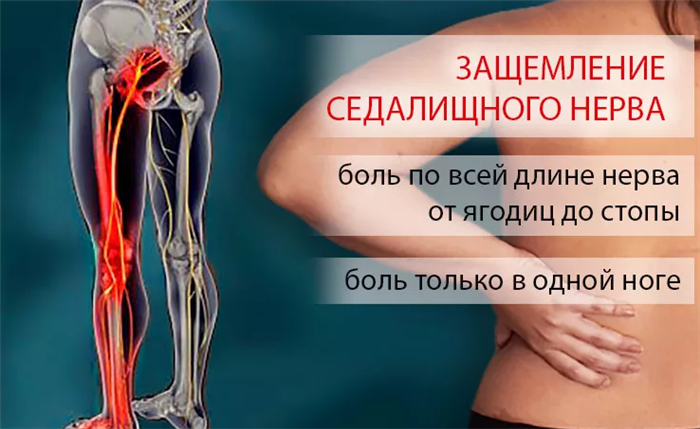
Проблемы с седалищным нервом
Симптомы проблем с седалищным нервом
Проблемы с седалищным нервом проявляются следующими симптомами:
- Боль и онемение в ягодице;
- Ломоть и жжение в ноге;
- Снижение чувствительности в ноге;
- Слабость и отечность ноги;
- Трудности при ходьбе и сидении.
Возможные причины проблем с седалищным нервом
Проблемы с седалищным нервом могут быть вызваны различными факторами, включая:
- Поедание удушающего организм продукта, например, косточки;
- Постоянное сжатие нерва в результате неправильной посадки или длительного сидения в одной позе;
- Травма, полученная при падении, ушибе или растяжении;
- Осложнения после операции или инъекции в ягодичную область;
- Прогрессирующие заболевания, такие как грыжа межпозвоночного диска или опухоль.
Диагностика и лечение проблем с седалищным нервом
Для диагностики проблем с седалищным нервом врач может провести следующие исследования:
- Общий осмотр и беседа с пациентом;
- Пальцевое исследование для проверки чувствительности и мышечной силы;
- Рентген, МРТ или КТ для выявления патологий позвоночника и седалищного нерва;
- Электромиография для изучения проводимости нервных импульсов.
Лечение проблем с седалищным нервом зависит от их причины и может включать:
- Назначение противовоспалительных и обезболивающих препаратов;
- Физиотерапевтические процедуры, такие как ультразвук и электростимуляция;
- Массаж и растяжка мышц;
- Оперативное вмешательство в тяжелых случаях;
- Режим отдыха и ограничение физической активности.
В случае проблем с седалищным нервом важно обратиться к врачу для получения квалифицированной помощи. Раннее обращение позволяет предотвратить развитие осложнений и ускорить процесс выздоровления.
Пояснично-крестцовый радикулит: симптомы, причины, лечение
Симптомы пояснично-крестцового радикулита
Основным симптомом пояснично-крестцового радикулита является боль, которая может быть острой, приступообразной или хронической. Она может быть локализована в поясничной области, ягодицах, ноге или стопе. Кроме того, у пациентов с радикулитом могут наблюдаться следующие симптомы:
- Онемение, покалывание или жжение в зоне иннервации пораженного нерва;
- Слабость мышц ног, изменение ходьбы;
- Ухудшение чувствительности кожи в зоне иннервации пораженного нерва;
- Боли при движениях или при нагрузке на спину;
- Ограничение подвижности позвоночника;
- Боли, которые усиливаются при кашле, чихании или напряжении;
- Изменение рефлексов.
Если у вас есть подозрение на пояснично-крестцовый радикулит или вы испытываете указанные симптомы, рекомендуется обратиться к врачу для диагностики и назначения лечения.
Причины пояснично-крестцового радикулита
Причинами пояснично-крестцового радикулита могут быть различные факторы, включая:
- Грыжа межпозвоночного диска, которая приводит к сдавлению нерва;
- Остеохондроз позвоночника или спондилез, вызванный старением или травмами;
- Воспалительные заболевания, такие как ревматоидный артрит или болезнь Бехтерева;
- Травмы спины или операции на позвоночнике;
Лечение пояснично-крестцового радикулита
Лечение пояснично-крестцового радикулита направлено на устранение болевого синдрома, восстановление нормальной функции нервов и профилактику повторных обострений. Лечение может включать:
- Применение противовоспалительных и обезболивающих препаратов;
- Физиотерапию, включающую ультразвуковую терапию, лазерное лечение или электростимуляцию;
- Мануальную терапию, включая массаж и ручную коррекцию позвоночника;
- Упражнения для укрепления мышц спины и улучшения гибкости;
- Физиотерапию и реабилитацию;
- В некоторых случаях может потребоваться хирургическое вмешательство.
В зависимости от причины и степени тяжести радикулита, врач может назначить определенные методы лечения или их комбинацию. Поступайте по рекомендациям врача и не занимайтесь самолечением для достижения наилучших результатов.
Трещина кости таза: причины, симптомы и возможные последствия
Причины трещины кости таза:
- Падение с высоты
- Автомобильная авария
- Спортивные травмы
Такие ситуации могут привести к серьезному повреждению тазовой области и вызвать трещину в одной из костей тазового пояса.
Симптомы трещины кости таза:
- Сильная боль в области таза, которая усиливается при движении
- Отек и синяки в области повреждения
- Ограничение подвижности в области таза
При появлении указанных симптомов необходимо обратиться к врачу для диагностики и лечения трещины кости таза.
Возможные последствия трещины кости таза:
Если трещина кости таза не будет обработана вовремя и корректно, она может привести к негативным последствиям:
| Последствия | Описание |
|---|---|
| Сложности с передвижением | Повреждение кости таза может привести к ограничению подвижности и затруднениям в ходьбе |
| Проблемы с мочеиспусканием | Трещина в кости таза может повредить близлежащие органы и вызвать проблемы с мочевым пузырем и мочеиспусканием |
| Болевой синдром | Постоянная боль в области трещины может значительно ухудшить качество жизни пациента |
В случае трещины кости таза необходимо обратиться к специалисту для получения квалифицированной медицинской помощи. Лечение может включать носку ортеза, физиотерапию, применение болеутоляющих препаратов и регулярное обследование для контроля процесса заживления.
Рак тазовой кости
Симптомы рака тазовой кости могут включать боли в области таза или ягодиц, ограничение движения, слабость ног, отечность и утрату чувствительности. К сожалению, эти симптомы могут быть путаны с болезнями или повреждениями таза, что делает диагностику рака тазовой кости более сложной.
Для диагностики рака тазовой кости могут использоваться различные методы, включая рентгеновское исследование, компьютерную томографию, магнитно-резонансную томографию и биопсию. Эти методы помогают определить размер и местоположение опухоли, а также выявить, насколько она распространилась.
Лечение рака тазовой кости может включать хирургическое удаление опухоли, лучевую или химиотерапию. Выбор метода лечения зависит от многих факторов, включая стадию рака и общее состояние пациента.
В целом, рак тазовой кости — это серьезное заболевание, требующее немедленной медицинской помощи. Ранняя диагностика и лечение могут повысить шансы на успешное восстановление и улучшить прогноз пациента.